Лимфогранулематоз у взрослых и детей — стадии, симптомы и лечение
Лимфогранулематоз — опухолевое заболевание, которое поражает в организме человека лимфатическую ткань. Оно характеризуется патологическим гранулематозно-опухолевым поражением лимфосистемы, злокачественным перерождением ее клеток, образованием лимфогранулем в лимфоузлах и внутренних экстралимфатических органах (селезенке, легких, коже, печени, почках), а также костном мозге. Лимфогранулематозом болеют преимущественно молодые и среднего возраста (15 — 35 лет), а также пожилые (после 50 — 60 лет) мужчины. Женщины и дети болеют в 2 раза реже. Заболевание имеет злокачественный характер и без лечения приводит к летальному исходу.
Причины лимфогранулематоза
Впервые лимфогранулематоз был описан в 1832 г. английским врачом Т. Ходжкиным, который объяснил некоторые моменты протекания этого заболевания. В его честь оно получило еще одно название — лимфома Ходжкина. Затем, уже русскими учеными Кутаревым и Березовским были сделаны гистологические исследования клеток пораженных лимфоузлов, в ходе которых были выявлены гигантские опухолевые клетки, которые отвечают за развитие болезни.
В самом начале своего открытия лимфогранулематоз считали инфекционным заболеванием, среди возбудителей которого рассматривали туберкулезную и кишечную палочку, стрептококки, бледную трепонему и дифтерийную бациллу. Но позже эти предположения не подтвердились.
Точные причины развития лимфогранулематоза до конца не выяснены и до сих пор. Но считается, что факторами, которые запускают болезнь, являются:
- Вирусы. Примерно в 1/4 — 1/2 опухолевых клеток найдены генетические участки вируса Эпштейна-Барра (герпеса 4 типа), который обладает способностью тормозить размножение лимфоцитов — основных клеток иммунной системы человека.
- Генетическая предрасположенность. Лимфогранулематозом чаще всего болеют в тех семьях, где уже были зарегистрированы случаи этого заболевания или аутоиммунных либо врожденных/приобретенных иммунодефицитных болезней.
Также на развитие лимфогранулематоза в определенной степени влияют:
- вредные привычки;
- неправильное питание;
- антибиотики;
- ионизирующее и рентгеновское облучение;
- вредные химические вещества;
- инфекционные болезни;
- острые и хронические стрессы;
- операции.
Так или иначе, можно сделать вывод, что лимфогранулематоз развивается в основном в ослабленном человеческом организме.
Классификация лимфогранулематоза
Патогенез заболевания выражается в массовом размножении патологически измененных клеток и распространении их по лимфатическим и кровеносным сосудам. Часто лимфогранулематоз формируется достаточно медленно, на протяжении нескольких лет. В начале патологического процесса наблюдается асептическое воспаление лимфососудов, а затем происходит очаговое увеличение ретикулярных клеток соединительной ткани и появление в лимфатической ткани гигантских двуядерных клеток, которые называют клетками Рид — Березовского — Штенберга. Они являются отличительным признаком лимфогранулематоза и основой гранулем. Если лечение болезни отсутствует, опухоли могут распространяться во внутренние органы — селезенку, легкие, печень и кости, затрагивая костный мозг.
По результатам исследования патологического процесса при лимфогранулематозе выделяют 4 типа этого заболевания:
- Нодулярный склероз (30 — 60% случаев). Встречается эта форма чаще всего у молодых женщин и выражается в поражении опухолями нижних шейных, надключичных и лимфатических узлов средостения. Нодулярный склероз характеризуется разрастанием молодых лимфоидных клеток и последующим фиброзированием тканей. Прогноз, особенно при 1 и 2 стадиях болезни, как правило, благоприятный.
- Смешанноклеточный тип (20 — 40% случаев). Преобладает у мужчин старше 50 лет, характеризуется неблагоприятным течением, и выражается в появлении множественных фиброзных очагов с последующим некротизированием ткани.
- Тип с преобладанием лимфоцитов (5 — 10% случаев). Наиболее часто поражает молодых мужчин и выражается в наличии опухолей лимфоузлов, состоящих преимущественно из пораженных лимфоцитов, а не клеток Рид — Штенберга. Отличается низкой злокачественностью, отсутствием склерозирования и некроза тканей, хорошим прогнозом.
- Тип с лимфоидным истощением (5% случаев). Практически всегда этот вариант лимфогранулематоза встречается у пожилых больных и отличается крайне неблагоприятным прогнозом. Для него характерно полное отсутствие лимфоцитов в пораженных лимфоузлах и большое количество гигантских клеток.
Все типы лимфогранулематоза подлежат обязательному лечению.
Стадии лимфогранулематоза
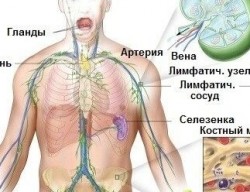
Лимфогранулематоз или злокачественная гранулема протекает в острой, а также хронической форме (90% случаев). Для него характерны 4 стадии развития, которые определяют по степени распространенности процесса:
- Первая стадия или локальная форма. Характеризуется местным поражением 1 участка лимфоузлов, 1 органа или ткани.
- Вторая стадия лимфогранулематоза. Для нее характерно поражение 2 и более лимфатических участков, находящихся по одну сторону диафрагмы, или 1 органа или ткани и относящихся к ним лимфоузлов, с наличием или же отсутствием опухолевого поражения других лимфатических зон, находящихся по эту же сторону диафрагмы.
- Третья стадия лимфогранулематоза. На этом этапе течения патологического процесса поражаются лимфоузлы по обеим сторонам диафрагмы, а также 1 орган или ткань, селезенка или же все это вместе.
- Четвертая стадия лимфогранулематоза. Характеризуется многоочаговым поражением 1 или нескольких органов с или же без вовлечения близлежащих лимфоузлов, а также локальным поражением экстралимфатических органов с поражением отдаленных лимфоузлов.
Помимо этого, если у больных присутствуют симптомы интоксикации продуктами метаболизма опухоли, то к имеющейся стадии процесса прибавляют индекс «Б», а если они отсутствуют — индекс «А». Индекс «Е» означает, что произошло метастазирование опухоли с изначально пораженного лимфоузла в рядом лежащие органы или ткани.
Симптомы лимфогранулематоза
Лимфогранулематоз проявляется разнообразными симптомами. В первую очередь (почти в 80% случаев) патологический процесс у больных затрагивает шейно-надключичные лимфоузлы, реже лимфатические узлы средостения. Они обычно остаются безболезненными, не соединенными с кожей и подвижными. Но затем лимфоузлы постепенно увеличиваются и сливаются в 1 крупное новообразование, например такое, как на этом фото.
В это время у больных начинают появляться симптомы лимфогранулематоза, основными из них являются:
- повышение температуры до фебрильной (38 — 39°С);
- резкая потеря веса (за полгода до 10%);
- обильная потливость в ночные часы.
Также больных беспокоят:
- озноб;
- сонливость;
- общая слабость;
- головные боли;
- ломота в костях;
- кашель;
- боль за грудиной;
- одышка.
Дополнительно, на поздних стадиях заболевания, при поражении внутригрудных лимфатических узлов, а также присоединении инфекции, в плевральных полостях начинает скапливаться экссудат. Опухоль может прорастать в находящиеся рядом легкие, трахею, пищевод и сердце. Также часто опухоли локализуются в костной системе, в этом случае пораженным оказывается костный мозг позвонков, грудины, ребер, костей таза, реже трубчатых костей. У 1/3 больных лимфогранулематоз поражает кожу, что сопровождается сухостью кожных покровов, высыпаниями, мелкими изъязвлениями и разной степени выраженности зудом: от легкого до сильного. Поражение печени и селезенки не дает никаких специфических симптомов из-за больших компенсаторных возможностей этих органов. Гораздо реже при лимфогранулематозе страдают ЖКТ и нервная система.
Лимфогранулематоз у детей
Лимфогранулематоз у детей встречается намного реже, чем у взрослых и в основном поражает мальчиков дошкольного возраста. Заболевание характеризуется злокачественным изменением лимфатической ткани и постепенным распространением лимфогранулем из лимфатических узлов во внутренние органы. У детей в большинстве случаев оно проявляется сильным увеличением шейных и подчелюстных лимфоузлов и воспалением ротоглотки. Немного реже в патологический процесс вовлекаются надключичные, внутригрудные, и еще реже подмышечные и паховые лимфоузлы.
Симптомы лимфогранулематоза у детей схожи с таковыми у взрослых:
- фебрильная температура;
- вялость;
- сонливость;
- апатия;
- потоотделение по ночам;
- снижение аппетита;
- кашель.
Лимфогранулематоз у детей поражает и внутренние органы: селезенку, печень, почки, легкие, сердце и кости. При этом они жалуются на периодически возникающие боли в груди и животе.
Диагностика лимфогранулематоза
Несмотря на довольно выраженную клиническую картину злокачественной лимфогранулемы, только гистологический анализ пораженных клеток позволяет с полной уверенностью подтвердить наличие этого заболевания. Для этого проводится биопсия — забор кусочка пораженной ткани или органа для проведения морфологического исследования. Диагноз подтверждается, если в биоматериале больных обнаруживают клетки Рида — Штенберга.
Для точного выявления лимфогранулематоза также назначают:
- развернутый анализ крови;
- тесты для установления показателей опухолевых маркеров;
- рентгенографию;
- контрастную ангиографию;
- УЗИ лимфатических узлов;
- МРТ-исследование шеи, груди и брюшины;
- ПЭТ-КТ- исследование.
После прохождения всех диагностических процедур больным лимфогранулематозом назначают лечение.
Лечение лимфогранулематоза
Успешность лечения лимфогранулематоза зависит от стадии его развития. На 1 или 2 стадиях заболевание лечат облучением. Для этого назначают лучевую терапию в дозах 35 — 45 Гр на один опухолевый очаг в течение 4 — 6 недель, а в качестве профилактики — 30 — 50 Гр на протяжении 3 — 4 недель. Результативность этого вида терапии составляет 90%. При сильном патологическом увеличении лимфатических узлов назначают химиотерапию или сочетают ее с лучевой терапией.
Схема лечения лимфогранулемы химиопрепаратами включает 3 варианта:
- МОПП, то есть сокращенно Мустаген, Онковир, Прокарбазин и Преднизолон. Больные пьют лекарства на протяжении 6 основных и 2 дополнительных циклов.
- МВПП (практически то же самое что и МОПП, но в этом случае Онковин заменяют Винбластином).
- АБВД (Адриамицин, Блеомицин, Винбластин, Дакарбазин). Чаще всего этот вариант медикаментозного лечения используют в сочетании с лучевой терапией.
При неэффективности ранее проводимого лечения или если на протяжении 1 года после наступления улучшения болезнь возвращается, то пациентам назначают 2 курса более мощных лекарственных препаратов: Дексаметазона, Этопозида, Араце и Мелфалана.















Комментарии 0